Acné (Maladie Inflammatoire Chronique de la Peau)
Les 3 ingrédients de ProViotic®PEAU ont tous des effets sur les 4 facteurs de l’acné : Hyperséborrhée, Hyperkératinisation, Inflammations, et bactéries Cutibacterium acnes.
Les 3 ingrédients de ProViotic®PEAU ont tous des effets
sur les 4 facteurs de l’acné « adulte »
Hyperséborrhée, Hyperkératinisation, Inflammations, bactéries Cutibacterium acnes.
Il y a par ailleurs de nombreuses interdépendances entre ces facteurs et leurs causes.
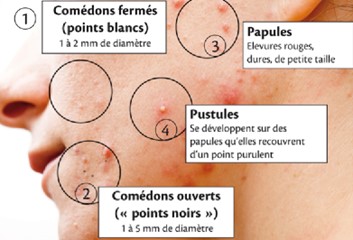
Différents stades des « boutons » rétentionnels 1 et 2, inflammatoires 3 et 4
- L’hyperséborrhée : Les glandes des follicules pilo-sébacés se mettent à produire du sébum, plus de sébum, trop de sébum sous l’action de la stimulation de l’un ou de plusieurs des récepteurs présents à leur surface, récepteurs sensibles à des modification hormonales pour la plupart (dominance des androgènes=>DHT, dominance des oestrogènes=>α-MSH (pendant la grossesse)) mais aussi au stress (récepteurs CRH-R et récepteur substance P) et à la bactérie Cutibacterium acnes (récepteurs PPAR, CRH-R, IGF-1).
Périodes, états, causes et conséquences
Age «adulte»/Péri-Ménopause/Ménopause=>Excès Androgènes ou Dominance Œstrogènes=>récepteur DHT (β-Glucuronidase)
Grossesse=>récepteur α-MSH (production de sébum)
Stress, Anxiété=>récepteurs CRH-R, substance P
Cutibacterium acnes=>récepteurs PPAR, CRH, IGF (production/dégradation du sébum=>inflammation)
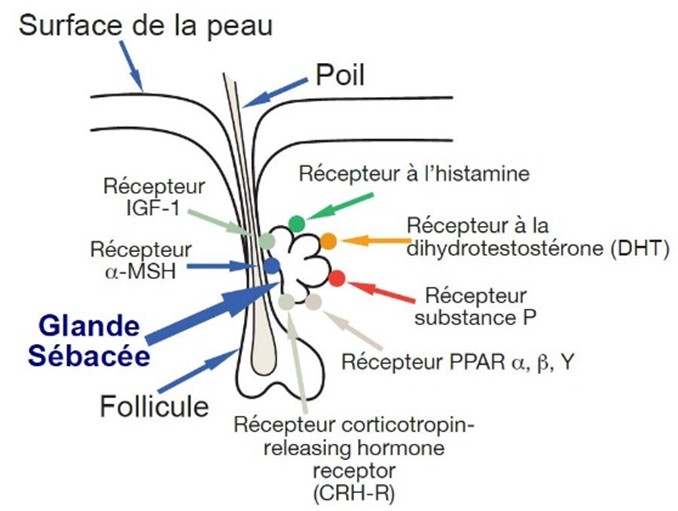
IGF-1 : Insulin-like Growth Factor 1. Il s'agit d'une hormone de croissance.
α-MSH : α-Melanocyte-stimulating hormone. L'hormone α-stimulante des mélanocytes (cellules de la peau).
DHT : Produit de la testostérone, la dihydrotestostérone (DHT) possède la plus forte activité androgénique.
Substance P : Neuropeptide libéré sous l'effet du stress qui stimule la production de sébum.
PPAR : Peroxisome Proliferator-activated Receptor, ce récepteur est activé par une protéine qui transmet des signaux hormonaux aux cellules.
CRH-R : Corticotropin Releasing Hormone Receptor. L'hormone de libération de la corticotropine, qui stimule la production de la cortisol (hormone du stress).
"Ce qui est bon pour l'intestin est bon pour la peau". Ce qui est mauvais l’est aussi…
Des bactéries dans notre intestin peuvent sécréter une enzyme appelée β-glucuronidase qui provoque la « recirculation » des œstrogènes (au lieu d’être éliminés). Lorsqu'un état de déséquilibre microbien est présent (dysbiose), certaines bactéries peuvent produire davantage de cette enzyme. Si plus de bêta-glucuronidase est présente dans l'intestin, moins d'œstrogènes seront excrétés/éliminés, par le corps.
Or, lorsque les œstrogènes sont dominants, la progestérone n'a plus la capacité de bloquer la DHT (issue de la testostérone, la dihydrotestostérone (DHT) possède la plus forte activité androgénique). Les androgènes (testostérone, DHT, etc…) qui stimulent les glandes sébacées, vont donc sécréter plus de sébum et entraîner plus d’acné.
Des probiotiques efficaces permettent de réduire/éviter le risque de dysbiose. De plus, les bactéries de ProViotic®PEAU ne produisent pas de β-glucuronidase.
- L’hyperkératinisation : Le conduit des follicules pilo-sébacés ainsi que son orifice se réduisent. Ce dernier se bouche sous l’action de différents facteurs (principalement C.acnes) qui vont entraîner une production plus importante de cellules, qui ne vont plus pouvoir être évacuées. Le sébum lui aussi a plus de mal/ne peut plus s’évacuer, d’autant qu’il a changé en devenant plus épais. Le follicule commence à s’épaissir, l’épiderme en fait de même. Cela entraîne la formation de micro-comédons, puis comédons ouverts (points noirs) et fermés (points blanc-microkystes). C’est la phase « rétentionnelle » de l’acné.
=> Diminuer la prolifération de C.acnes et l’empêcher de former des biofilms (qui permettent aux bactéries d’être plus résistantes aux traitements antibiotiques) avec les bactéries probiotiques L.plantarum GLP3 et le Zinc de ProViotic®PEAU.
- L’inflammation : Modification de la « qualité » sébum qui devient inflammatoire par différents moyens dont la production de molécules inflammatoires parmi lesquelles l’IL-1α.
IL-1α est présente dans 76 % des comédons ouverts. De plus, dans 58 % des comédons, elle dépasse les 100 pg/mg qui est un niveau supérieur à celui nécessaire pour induire une réaction pro-inflammatoire (Ingham et al. 1992). Sous ces actions inflammatoires, les comédons se transforment en papules, pustules, nodules.
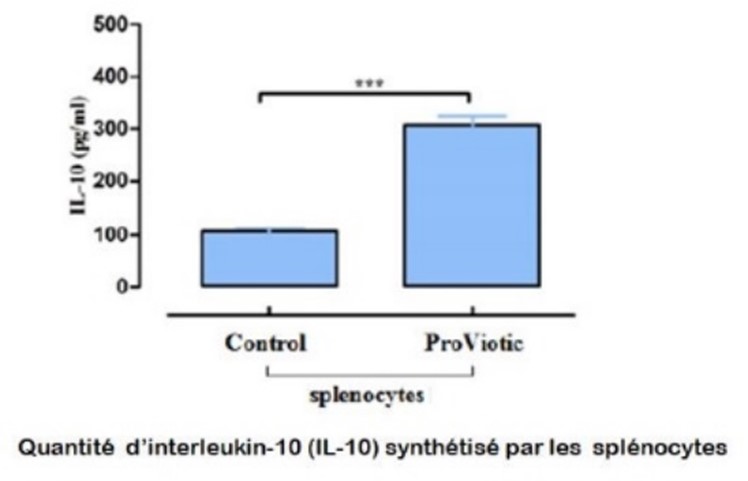
IL-10 « agit comme une cytokine anti-inflammatoire/immunosuppressive auprès des lymphocytes, des macrophages et des kératinocytes et ralentirait le processus d’inflammation dans l’acné. » (Kang et al. 2005). Elle est un élément clé dans l’inhibition des réponses pro-inflammatoires des cellules immunitaires innées et adaptatives.
L’IL-10 joue donc un rôle anti-inflammatoire dans l’acné, mais aussi la dermatite atopique (eczéma).
Chez les patients acnéiques leur système immunitaire produit moins d’IL-10 face à C.acnes que les personnes à la peau « saine ».
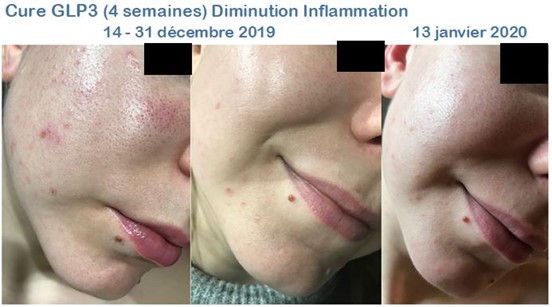
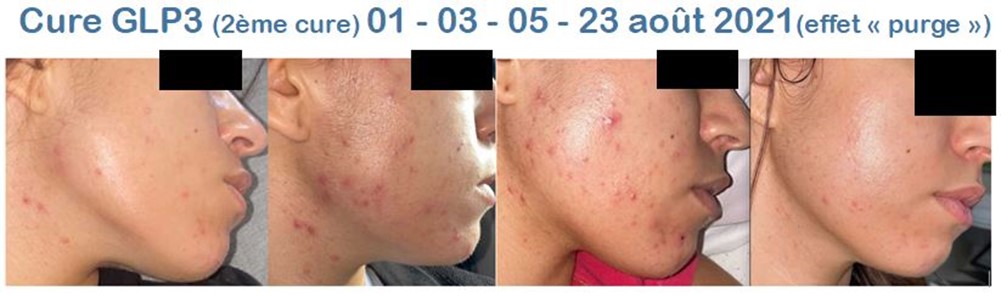
Dans 5 à 20% des cas, cette phase inflammatoire est plus importante, surtout lors de la prise d’un traitement ou de compléments « anti-acné », c’est ce que l’on appelle l’effet « rebond », ou « purge » inflammatoire.
Mais les boutons qui apparaissent pendant cette purge étaient de toute façon en préparation et seraient sortis dans les semaines suivantes. Ils sortent donc plus rapidement, et guérissent plus vite, avec moins de risque d’évolutions en nodules profonds et moins de cicatrices. Cette phase dure habituellement 1 à 2 semaines avec ProViotic®PEAU.
- Cutibacterium acnes est une bactérie anaérobie (elle n’aime pas l’oxygène), elle va donc pouvoir se développer encore plus dans des follicules « bouchés ». La responsabilité de C.acnes, par des actions directes et indirectes, a été démontrée et prouvée dans les différentes phases de l’acné : rétentionnelle et inflammatoire.
Le GLP3 et le Zinc ont des effets positifs sur C.acnes puisqu’ils en limite le développement.
« Une supplémentation en Zinc par voie orale est efficace dans le traitement de l’acné inflammatoire » (Dréno et al. 2005).
Taux d’inhibition du L.plantarum GLP3 sur C.acnes après 24h et 7 jours (test in-vitro)

Cicatrisation : GLP3 et Zinc
Les bactéries L.plantarum GLP3, le zinc mais aussi l’inuline et son action prébiotique permettent des bienfaits sur les cicatrices d’acné. Cela pourrait être le résultat d’une synergie, d’une coopération, entre le L.plantarum GLP3 et Staphylococcus epidermidis (Brown 2020).
S.epidermidis est une bactérie commensale de la peau, l'une des bactéries les plus abondantes du microbiote cutané, qui pourrait être impliqué au côté de Cutibacterium acnes dans la phase inflammatoire de l’acné (Dréno et al. 2020), mais l’est aussi dans le processus de cicatrisation de la peau.
Les effets positifs exercés par S.epidermidis sur la cicatrisation ont, en effet, été démontrés par Linehan et al. (2018).
La bactérie de ProViotic®PEAU, le Lactobacillus plantarum GLP3 a démontré des interactions positives sur des Staphylocoques lorsqu’ils sont non pathogènes et de forts taux d’inhibition lorsqu’ils le sont.
Le Lactobacillus plantarum GLP3 pourrait donc aider au « bon » développement de Staphylococcus epidermidis, et de ses facultés à accélérer la cicatrisation de la peau au détriment d’effets inflammatoires.
« A l'avenir, le développement de thérapies individualisées contre l'acné permettra de cibler les souches pathogènes en laissant intactes les souches commensales. » (Dréno et al. 2020)
Le zinc joue un rôle important sur la croissance de l'épiderme, mais aussi des protéines du derme.
Il renforce les défenses immunitaires de la peau, et intervient dans son processus de cicatrisation en favorisant la production des éléments la constituant.
Le zinc est indispensable à la synthèse des protéines :
ØLe collagène et l'élastine sont les protéines fondamentales du derme.
ØLorsqu'il y a scarification, on observe des micros-cicatrices qui apparaissent comme de petits cratères sur la surface de l'épiderme. Si ces marques ne disparaissent pas, c'est qu'il y a une micro-dépression du collagène au niveau du derme.
ØLe zinc, en encourageant la production de collagène réduit les traces de scarification.
Prendre du zinc naturel et végétal est recommandé. Il est qualifié de hautement assimilable.
Précautions : La dose quotidienne maximale à ne pas dépasser est de 40 mg pour un adulte.
Toute supplémentation en Zinc est déconseillée le 1er mois de grossesse (principe de précaution).
Les compléments de zinc doivent être ingérés au moins deux heures avant ou après les compléments alimentaires contenant du fer, les antibiotiques (c’est aussi le cas pour les bactéries probiotiques comme le GLP3), les traitements contre l'ostéoporose, et les médicaments destinés à neutraliser l'acidité de l'estomac (IPP).
- L’inuline : L'inuline fait partie des très rares prébiotiques reconnus scientifiquement. Elle est connue pour stimuler les bifidobactéries et les lactobacilles dans l'intestin, pour ses bienfaits gastro-intestinaux, y compris une réduction de l'inflammation. (Collins et al. 2018) EFSA (2015)
Elle stimule la croissance des bactéries bénéfiques.
Ce prébiotique d'origine végétale aide à rééquilibrer les microbiomes, en nourrissant les bonnes bactéries et en renforçant les défenses naturelles.
Elle permet une meilleure hydratation de la peau et un rééquilibrage des microbiotes intestinal et cutané.
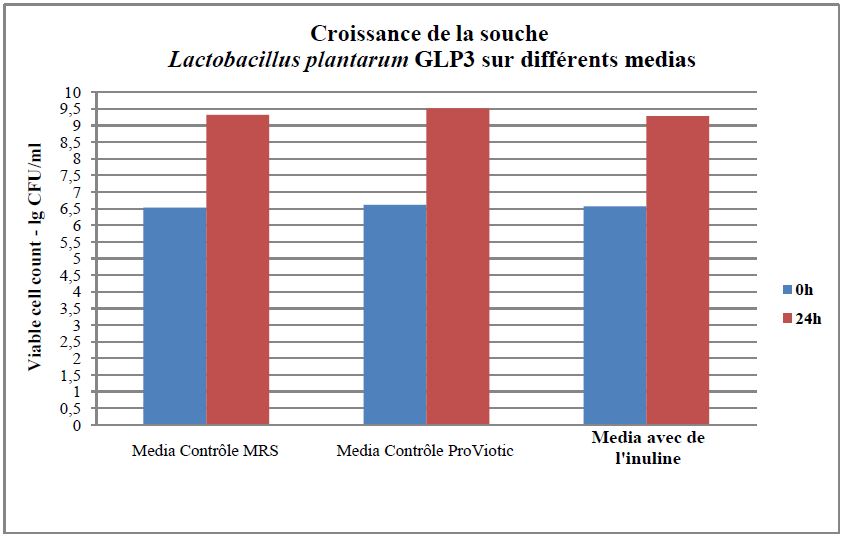
Il existe néanmoins différents types d'inuline.
En effet, plus ses molécules sont grosses (nombres importants d’unités d’oligosaccharide/fructose) et, plus elle est difficile à digérer et peut provoquer divers troubles tels que la formation de gaz, des ballonnements…
L'inuline de ProViotic®PEAU est composée d'environ 10 à 20 unités (le degré de polymérisation de l’inuline varie entre 2 et 70 unités). Elle est donc facilement digestible, sans risque pour la santé.
- Actions prolongées
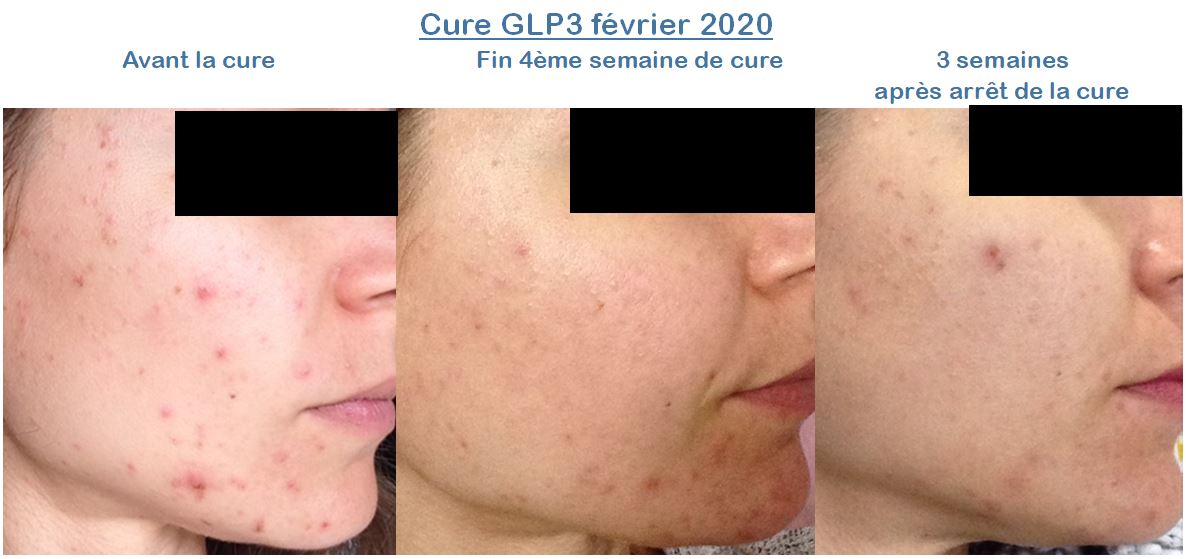
ProViotic®PEAU permet des effets sur les différentes phases de l’acné au-delà de l’arrêt de la cure.
De nouvelles cures peuvent en revanche être nécessaires en cas de nouvelles poussées.
L’acné est en effet une maladie chronique => tant qu'il y a des boutons on continue le/les traitement.s.
Pour combattre l’acné, il faut réduire la production de sébum, normaliser la kératinisation, diminuer la formation de comédons, l'inflammation et le nombre de bactéries (C.acnes).
« Le traitement repose sur la gravité, il peut comprendre différents agents topiques et systémiques destinés à réduire la production de sébum, la formation de comédons, l'inflammation et le nombre de bactéries, et à normaliser la kératinisation. »
Bibliographie :


Autres Maladies Inflammatoires Chroniques Cutanées
Des liens établis entre Psoriasis, Dermatite Atopique, Dermatite de Contact et Dysbiose Intestinale, AGCC, vitamine D, Staphylococcus aureus et Probiotiques.
Psoriasis
Le psoriasis est une maladie inflammatoire chronique multifactorielle de la peau qui touche environ 2% de la population française. Il s’agit le plus souvent d’une maladie bénigne, mais il existe des formes sévères (environ 20% des cas).
Il survient chez des personnes présentant une prédisposition génétique (au moins 30% des cas correspondent à des formes familiales) et/ou sous l’influence de facteurs favorisants comme les frottements, le stress, un choc émotionnel ou un traumatisme, des modifications climatiques, une infection, la consommation d’alcool ou encore la prise d’un médicament. Les facteurs déclenchants peuvent être différents d’un individu à un autre et varier au cours de la vie du patient.
La maladie peut apparaître à tout âge, mais il existe un pic d’apparition entre 20 et 40 ans. Les débuts précoces ne sont pas plus sévères, mais ils sont associés à davantage de récidives par la suite.
Le psoriasis est dû à un dérèglement immunitaire qui entraine une inflammation chronique et exagérée de la peau et, une surproduction de kératinocytes, les cellules productrices de kératine qui composent majoritairement l’épiderme. Le délai de renouvellement de ces cellules, normalement de trois semaines, passe alors à trois jours. Il en résulte une accumulation des kératinocytes à la surface de la peau, augmentant l’épaisseur de la couche externe (hyperkératose).
Cependant, les désordres immunologiques à l’origine de la maladie sont encore mal connus.
Le psoriasis se caractérise par des plaques rouges (dues à l’inflammation), présentant des pellicules blanches (les squames, qui correspondent à des dépôts de kératinocytes morts).
L’évolution de la maladie est imprévisible. Elle progresse par poussées d’intensité variable, entrecoupées de rémissions de durée également variable. Il peut s’écouler plusieurs années entre 2 poussées.
https://www.inserm.fr/dossier/psoriasis/
Psoriasis et Dysbiose intestinale
Une étude récente examinant la composition microbienne intestinale chez des patients atteints de psoriasis a révélé qu'une réduction des « producteurs » de butyrate (un acide gras à chaîne courte -AGCC- produit de la fermentation des glucides par les bactéries du microbiote intestinal - Posts IG des 13 et 28 juin 2022) pourrait expliquer, au moins partiellement, leur rôle dans le psoriasis.
La diminution de source des AGCC (butyrate, propionate, etc…), molécules anti-inflammatoires de l'intestin, peut donc être associée au psoriasis, suggérant un lien entre dysbiose intestinale, AGCC et inflammation dans le mécanisme pathologique de la maladie.
Le psoriasis peut donc été associé à une dysbiose intestinale.
Le développement du psoriasis accompagne d’ailleurs souvent une inflammation gastro-intestinale, telle que la maladie inflammatoire de l'intestin (MICI).
IL-10 et Psoriasis
L'IL-10 est une cytokine (une protéine, agent essentiel du système immunitaire) ayant un impact majeur sur l'immunité, puisqu’elle inhibe la formation de cytokines pro-inflammatoires.
Son faible niveau d'expression trouvé dans le psoriasis peut avoir une pertinence physiopathologique pour cette maladie immunitaire
Son rôle dans le psoriasis a été étudié et les résultats cliniques suggèrent que l'IL-10 peut avoir une capacité « antipsoriasique ». (1998; 2008)
L'activité antipsoriasique de l'IL-10 serait due aux effets sur différentes populations cellulaires, y compris les cellules présentatrices d'antigène et les lymphocytes T, mais pas par des effets directs sur les kératinocytes.
La bactérie probiotique de ProViotic®PEAU a la capacité d’augmenter considérablement la production d’IL-10.
Ce fort pouvoir d’induire la synthèse de quantités beaucoup plus élevées d’IL-10 par les splénocytes (cellules immunitaires) a été démontré lors d’un test in-vitro (Center for Applied Studies and Innovation - Université de Sofia).

Dermatite Atopique (DA) et DAC
La dermatite atopique (DA), également connue sous le nom d'eczéma atopique, est une maladie inflammatoire de la peau qui s'observe aux premiers stades de la vie et est liée à la rhinite allergique, aux allergies alimentaires et à l'asthme, qui sont tous plus fréquents chez les enfants atteints de cette maladie.
C’est une maladie de la peau qui est chronique non contagieuse et qui évolue par poussée.
L’eczéma atopique est principalement dû à une prédisposition génétique de la peau et survient donc dès le plus jeune âge.
Elle n’est pas causée par un allergène précis (au contraire de la DAC -dermatite atopique de contact) mais plutôt par la sensibilité de la peau à tous les allergènes.
La peau « atopique » ne joue plus son rôle de barrière et devient perméable aux agressions extérieures présentes dans l’environnement.
La majorité des dermatites atopiques disparaissent au cours de l’enfance (50% avant 5 ans), mais 10 à 15% des cas persistent ou surviennent à l’âge adulte.
DA et Dysbiose intestinale
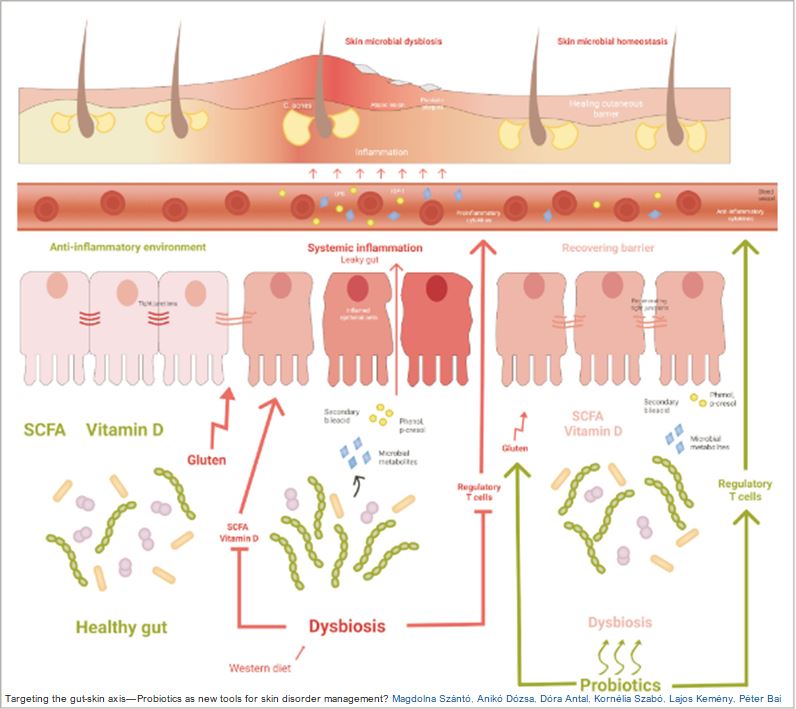
Un nombre croissant de preuves soutiennent que la dysbiose intestinale, un état de déséquilibre microbien, peut presque invariablement être observée dans les pathologies cutanées inflammatoires courantes, telles que la dermatite atopique (DA).
Il existe des preuves que la perméabilité intestinale est augmentée chez les patients atteints de DA par rapport aux sujets témoins.
Une flore intestinale altérée peut en effet contribuer au développement de maladies auto-immunes et inflammatoires, même dans des organes éloignés de l'intestin, comme la peau.
La flore intestinale produit une grande quantité de métabolites, qui peuvent entrer dans la circulation, voyager dans tout le corps et affecter des sites distants de l'organisme.
Ce processus peut atteindre des niveaux élevés lorsque l'intégrité de la barrière épithéliale de l'intestin est perturbée, entraînant une augmentation de la perméabilité intestinale, une condition appelée « syndrome de l'intestin qui fuit » (Leaky Gut Syndrom en anglais).
Lorsqu'un intestin « fuit », la pénétration de molécules immunogènes, y compris les antigènes alimentaires, les toxines bactériennes et les agents pathogènes augmentent.
Ces antigènes peuvent s'accumuler dans la peau, perturber la barrière épidermique, entraînant une inflammation cutanée chronique et une réponse immunitaire continue.
Les données suggèrent que ces métabolites peuvent perturber l'intégrité de la barrière épidermique en réduisant l'expression de la kératine dans les kératinocytes.
La composition de la flore intestinale est probablement la clé du développement de la maladie.
Une dysbiose intestinale a en effet été démontrée chez des patients atteints de DA par les analyses de leurs échantillons fécaux, et une nette réduction des AGCC a été détectée.
Les acides gras à chaîne courte (AGCC : butyrate, propionate, acétate, lactate) sont connus pour favoriser l'intégrité de la barrière épithéliale de l'intestin et exercer des effets anti-inflammatoires
Il est donc plus que tentant d'émettre l'hypothèse que tout agent, capable d'influencer le microbiote gastro-intestinal et la production d'AGCC, pourrait affecter les réponses inflammatoires, et donc l'état de la peau.
DA et Staphylococcus aureus
Selon une étude publiée en 2016, une importante colonisation de la peau par le staphylocoque doré pourrait être un facteur déclencheur de l'eczéma.
Les patients atteints d'eczéma sont en effet près de 70% à présenter des lésions cutanées contaminées par le staphylocoque doré (Staphylococcus aureus) et 39% d'entre eux étaient porteur du S.aureus sur la peau saine.
La proportion observée est presque vingt fois supérieure aux témoins en bonne santé.
La présence de Staphylococcus aureus est d'autant plus élevée chez les patients qui souffrent des formes plus sévères de la maladie.
"Cette analyse vient montrer l'importance de la colonisation par le S. aureus comme facteur de risque dans la pathogenèse de la dermatite atopique"
La bactérie probiotique de ProViotic®PEAU possède un très fort pouvoir d’inhibition sur S.aureus

DA et Gluten
Il a été démontré qu’un apport quotidien en probiotiques associé à des prébiotiques réduisait les taux sériques (taux dans le sang) de certains antigènes et améliorait l'hydratation de la peau chez les femmes adultes en bonne santé.
Le régime alimentaire peut aussi affecter le développement de la DA dans l'axe intestin-peau.
Le gluten alimentaire peut, en effet, endommager la barrière intestinale conduisant à un « intestin qui fuit », même chez les personnes qui ne souffrent pas de la maladie cœliaque (intolérance au gluten).
Il est à noter que la sensibilité au gluten cœliaque et non cœliaque a été associée à des manifestations cutanées graves ressemblant à la DA.
De plus, la sensibilité au gluten a été liée à la dysbiose intestinale, et certains probiotiques se sont avérés capables d'hydrolyser (détruire) les polypeptides du gluten.
Par conséquent, l'utilisation de probiotiques comme traitement adjuvant dans la DA associée à la sensibilité au gluten semble être une solution intéressante.
Maladies chroniques Inflammatoires Cutanées, Dysbiose, Vitamine D et Probiotiques
Avec l'utilisation de probiotiques, il est possible de restaurer la flore intestinale et augmenter le taux de bactéries sécrétant des AGCC dans le tractus gastro-intestinal chez les patients atteints de psoriasis.
Selon une étude récente, cinq doses d'un cocktail contenant 5 souches probiotiques Lactobacillus et 5 Enterococcus ont réussi à améliorer de manière significative la diversité microbienne et par conséquent la production d'AGCC dans l'intestin.
Les résultats d’une étude parue en mai 2023 dans International Dairy Journal ont confirmé la production de butyrate par différentes souches de Lactobacillus plantarum (nouveau nom : Lactiplantibacillus plantarum).
« L'acide lactique est le principal acide organique produit par la souche L. plantarum. Les acides acétique et propionique sont les autres acides organiques produits. » (RACFCH 2020)
Un certain nombre d'études ont été menées sur l'effet des pro- et prébiotiques dans le psoriasis suggérant un rôle préventif potentiel de leur action par le biais de la médiation des symptômes de la maladie.
Des recherches approfondies indiquent un lien étroit entre les médiateurs potentiels de l'activation des lymphocytes T (cellules du système immunitaire) et le développement de la maladie, or les probiotiques régulent les lymphocytes T et réduisent l'inflammation cutanée et la sécheresse de la peau.
À ce jour, le nombre d’études ayant examiné les effets des probiotiques administrés par voie orale sur le psoriasis est encore faible, mais elles ont toutes montrées une amélioration au cours de la maladie.
Comme pour la DA (dermatite atopique), le psoriasis a aussi été associé à de faibles taux de vitamine D, tant chez les enfants que chez les adultes, or les probiotiques permettraient de moduler le VDR (récepteur de la vitamine D) et donc la production de vitamine D (2017)
Les données recueillies à partir d'études récentes démontrent que la prise de probiotiques pourrait augmenter la vitamine D.
Une étude a plus particulièrement démontré que des probiotiques dont Lactobacillus plantarum augmentent l'expression du récepteur de la vitamine (VDR).
Il a été démontré que des micro-organismes probiotiques spécifiques peuvent jouer un rôle préventif sur la DA et interviennent dans les symptômes de la maladie. Ils semblent le faire en influençant un certain nombre de processus biologiques non seulement dans la DA, mais plutôt dans un large éventail de maladies de la peau (acné, psoriasis, etc.).
Dans l'ensemble, il a été démontré que les pro- et prébiotiques jouent un rôle préventif sur la DAC et par conséquent médient ses symptômes.
Des probiotiques ont démontré réduire l'inflammation cutanée soit en ciblant l'inhibition de l'INF-γ (responsable de la production de lymphocytes T) ou via des mécanismes incluant l'implication des lymphocytes T.
De plus, il a également été démontré qu’ils augmentent la production d'IL-10.
Dans une autre étude, la consommation de prébiotique a entraîné une suppression de l'inflammation cutanée due à une modification favorable de la population du microbiote intestinal, conduisant à une réduction de l'hypersensibilité de contact (DA et DAC)
Une étude clinique randomisée en double aveugle contrôlée par placebo a démontré qu'une supplémentation orale avec une souche probiotique de Lactobacillus diminuait la sensibilité cutanée et augmentait la fonction de barrière dans le groupe traité, soulignant l'importance des probiotiques oraux pour la santé de la peau.
Ces données justifient sans aucun doute des recherches sur les effets des probiotiques sur l'homéostasie (phénomène par lequel un facteur clé est maintenu autour d'une valeur bénéfique) de la vitamine D en cas de DA.
Articles-Etudes
Acné - M. Saint-Jean, B. Dréno https://www.em-consulte.com/article/1059083/acne
The Skin Microbiome: A New Actor in Inflammatory Acne by Brigitte Dréno https://pubmed.ncbi.nlm.nih.gov/32910436/
L’acné : une maladie du follicule pilo-sébacé par Monique R https://www.elsevier.com/fr-fr/connect/concours-paramedicaux/les-affections-des-annexes-cutanees
Reduced sex hormone binding globulin and derived free testosterone levels in women with severe acne https://pubmed.ncbi.nlm.nih.gov/6458423/
L’axe intestin-peau par S Béchaux https://www.realites-dermatologiques.com/2021/09/laxe-intestin-peau/#1-acne-vulgaire
Hormonal Acne Woes and Why's https://www.drrandibrown.com/post/hormonal-acne-woes-and-why-s
Serum total and unbound testosterone and sex hormone binding globulin (SHBG) in female acne patients treated with two different oral contraceptives https://pubmed.ncbi.nlm.nih.gov/6084924/
Insulin resistance in the course of acne – literature review https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9131965/
Insulin resistance in moderate to severe acne vulgaris https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9455095/
Intricate Connections between the Microbiota and Endometriosis https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8198999/
IL-10 is a key cytokine in psoriasis. Proof of principle by IL-10 therapy: a new therapeutic approach. by K Asadullah https://www.ncbi.nlm.nih.gov/pmc/articles/PMC508626/
IL-10 Implications in Psoriasis by Ahmad A. Al-Robaee https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3068725/
Polycystic ovarian syndrome and the skin April 29, 2021 by Kristina Liu and Janelle Nassim https://www.health.harvard.edu/blog/polycystic-ovarian-syndrome-and-the-skin-202104292552
Therapeutic significance of β-glucuronidase activity and its inhibitors: A review by Paul Awolade https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7111419/
Microbiote et équilibre hormonal https://nathalie-faggianelli.fr/index.php/2022/11/15/microbiotes-et-equilibre-hormonal/
The Role of Gut Microbial β-Glucuronidase in Estrogen Reactivation and Breast Cancer https://www.frontiersin.org/articles/10.3389/fcell.2021.631552/full
The Gut–Hormone Connection: How Gut Microbes Influence Estrogen Levels https://kresserinstitute.com/gut-hormone-connection-gut-microbes-influence-estrogen-levels/
Microbial dysbiosis and disease pathogenesis of endometriosis, could there be a link? Jessica Puca and Gerard F. Hoyne https://www.alliedacademies.org/articles/microbial-dysbiosis-and-disease-pathogenesis-of-endometriosis-could-therebe-a-link-6652.html
Hormones et grossesse https://bonjourmalo.fr/blog/hormones-et-grossesse/
5 underlying causes of adult acne: a functional medicine approach to breakouts Dr Pooja Mahtani https://www.pollie.co/blog/functional-medicine-acne
Estrogen–gut microbiome axis: Physiological and clinical implications https://www.sciencedirect.com/science/article/abs/pii/S0378512217306503
Role of interleukins in acne: a systematic review and meta-analysis https://fumj.journals.ekb.eg/article_209727_20a2251890af758b513fb1df1c266cb7.pdf
Clinical implications of lipid peroxidation in acne vulgaris: old wine in new bottles file:///C:/Users/33660/Downloads/1476-511X-9-141-1.pdf
Effect of zinc gluconate on propionibacterium acnes resistance to erythromycin in patients with inflammatory acne: in vitro and in vivo study https://pubmed.ncbi.nlm.nih.gov/15908296/
Zinc https://www.mountsinai.org/health-library/supplement/zinc
Zinc in Keratinocytes and Langerhans Cells: Relevance to the Epidermal Homeostasis by Youichi Ogawa https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6304883/
Prevalence and odds of Staphylococcus aureus carriage in atopic dermatitis: a systematic review and meta-analysis by J E E Totté https://pubmed.ncbi.nlm.nih.gov/26994362/
Staphylococcus epidermidis-Skin friend or foe? By Morgan M Brown https://pubmed.ncbi.nlm.nih.gov/33180890/
Comparative Insights into the Skin Beneficial Properties of Probiotic Lactobacillus Isolates of Skin Origin https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9122713/
Eczéma et psoriasis… les compléments à privilégier https://www.biolineaires.com/eczema_et_psoriasis__les_complements_a_privilegier/
The Role of Probiotics and Synbiotics on Hirsutism https://www.mdpi.com/2311-5637/7/1/10
Functional Role of Probiotics and Prebiotics on Skin Health and Disease by Vasiliki Lolou and Mihalis I. Panayiotidis https://www.mdpi.com/2311-5637/5/2/41
Production of butyric acid by different strains of Lactobacillus plantarum (Lactiplantibacillus plantarum) Alessandra Aiello & al https://www.sciencedirect.com/science/article/pii/S0958694623000080
Vitamin D/VDR, Probiotics, and Gastrointestinal Diseases Mei Shang https://pubmed.ncbi.nlm.nih.gov/27915988/
Targeting the gut-skin axis—Probiotics as new tools for skin disorder management? By Magdolna Szántó & al https://onlinelibrary.wiley.com/doi/full/10.1111/exd.14016#exd14016-bib-0104
Microbiome and Probiotics in Acne Vulgaris—A Narrative Review by Karolina Chilicka & al https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8953587/
The effect of probiotics, prebiotics, and synbiotics on hormonal and inflammatory indices in women with polycystic ovary syndrome: a systematic review and meta-analysis by Sevda Gholizadeh Shamasbi https://pubmed.ncbi.nlm.nih.gov/31256251/
Effects of probiotic supplementation on hormonal and clinical outcomes of women diagnosed with polycystic ovary syndrome: A double-blind, randomized, placebo-controlled clinical trial https://www.sciencedirect.com/science/article/pii/S1756464622002730
https://www.ameli.fr/assure/sante/themes/mycose-cutanee/reconnaitre-mycose-cutanee
https://www.inserm.fr/dossier/microbiote-intestinal-flore-intestinale/
Thèses
Microbiote cutané et cicatrisation présentée et soutenue publiquement le 28 mai 2021 Par Mathilde PASAMON
Acne Vulgaris présentée le 18/11/2016 par Jessica Fortin-Mimeault
La prise en charge de l’acné par le pharmacien d’officine présentée et soutenue publiquement le 11 juin 2021 par Marie DEPARIS
Implication du microbiome cutané dans la survenue de l'acné, vers de nouvelles approches thérapeutiques présentée et soutenue publiquement le 23 janvier 2023 par Ludivine MATTIO
Mode de vie et impact du régime méditerranéen sur la sévérité de l'acné du visage chez la femme en France : une étude cas-témoin présentée et soutenue publiquement le 7 juin 2022 par Laurie AH-THIANE
Facteurs influençant la survenue des cicatrices d’acné : Profil épidémiologique et clinique À propos de 120 cas. Mémoire présenté par : Docteur Sara Oukarfi Juillet 2020
Sites
https://www.ameli.fr/assure/sante/themes/acne/definition-symptomes-evolution
https://www.greenweez.com/magazine/%EF%BB%BFle-zinc-indispensable-et-multitache-21855/
